Fissura condral: quando o diagnóstico faz diferença
Dor no joelho, inchaço e limitação podem estar ligados à fissura condral. Saiba quando investigar e quais tratamentos existem.
Receber um laudo com fissura condral geralmente traz uma certa insegurança, principalmente quando o paciente já apresenta dor no joelho, inchaço ou limitação para caminhar, agachar e subir escadas.
Esse achado precisa ser interpretado com cuidado, porque ele não aponta sozinho a gravidade do quadro nem define, por si só, a necessidade de cirurgia.
O ponto central está na análise do conjunto.
O laudo importa, só que a decisão clínica depende da profundidade da lesão, do local afetado, da idade do paciente, do nível de atividade física, do alinhamento do membro, da presença de lesões associadas e da intensidade dos sintomas.
O que é fissura condral
A fissura condral é uma falha na cartilagem do joelho. Em alguns casos, ela atinge uma camada mais superficial.
Em outros, o dano avança para áreas mais profundas e pode se associar à alteração do osso logo abaixo da cartilagem.
Esse tipo de lesão pode surgir por trauma, torção, sobrecarga repetitiva, desgaste progressivo ou alteração biomecânica da articulação.
Também pode aparecer junto de lesões meniscais, instabilidade ligamentar e desalinhamentos que aumentam a pressão em pontos específicos do joelho.
Nem todo paciente com esse achado terá quadro grave, assim como nem toda lesão pequena será irrelevante.
O que define a importância clínica é o quanto ela interfere no funcionamento da articulação e o risco de progressão com o tempo.
Quais sinais merecem investigação
Os sintomas variam bastante. Há pacientes com lesões pequenas e pouca queixa, enquanto outros apresentam dor persistente e limitação importante.
Entre os sinais mais comuns, vale destacar:
- Dor ao subir e descer escadas.
- Desconforto para agachar.
- Estalos dolorosos.
- Sensação de inchaço no joelho.
- Piora após atividade física.
- Sensação de falha ou travamento.
- Dificuldade para retomar treinos e esportes.
Quando esses sintomas se repetem ou começam a comprometer a rotina, a avaliação ortopédica ganha ainda mais importância.
Como o diagnóstico deve ser feito
O exame de imagem ajuda muito, só que ele não deve ser interpretado de forma isolada.
O exame físico continua tendo peso importante, já que permite localizar a dor, avaliar o derrame articular, testar a estabilidade e entender se existem sinais compatíveis com lesões associadas.
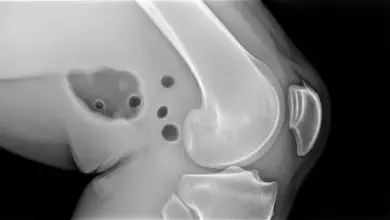
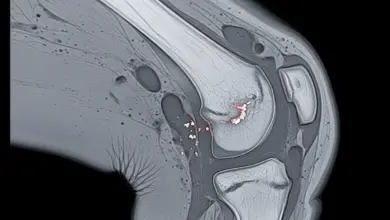
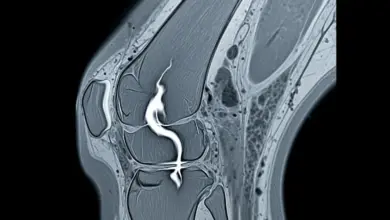
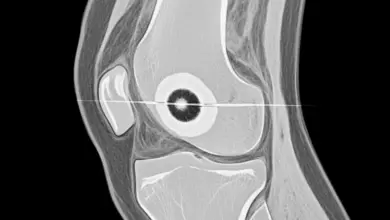
Na prática, a ressonância magnética é o exame que melhor mostra a extensão da lesão, porque permite avaliar a cartilagem, o osso abaixo da superfície articular, os meniscos e os ligamentos com mais detalhe.
Quando existe dúvida diagnóstica ou indicação de tratamento cirúrgico, a artroscopia pode ser utilizada para visualizar a área lesionada de forma direta.
Durante a avaliação, alguns pontos precisam ser observados com atenção:
- Local exato da lesão.
- Tamanho da área acometida.
- Profundidade da fissura.
- Presença de edema ósseo.
- Condição dos meniscos.
- Estabilidade ligamentar.
- Alinhamento do membro inferior.
- Nível de demanda física do paciente,
Essa leitura mais completa evita condutas genéricas e melhora a qualidade da indicação terapêutica.
Quando o tratamento sem cirurgia pode funcionar
Nem todo caso precisa de procedimento cirúrgico.
Em boa parte dos pacientes, a fase inicial de tratamento passa por medidas conservadoras bem conduzidas, principalmente quando a lesão não é extensa e o joelho ainda mantém boa estabilidade.
Entre as estratégias mais usadas, destacam-se:
- Ajuste da carga de treino.
- Fisioterapia com foco em fortalecimento.
- Correção de padrão de movimento.
- Melhora do controle muscular.
- Redução de impacto.
- Controle do peso corporal, quando necessário.
- Analgesia e medidas anti-inflamatórias em casos selecionados.
Esse cuidado precisa ser individualizado. Um paciente jovem, ativo e com lesão focal pode exigir uma linha de raciocínio diferente daquela usada em um quadro degenerativo com desgaste mais amplo.
Em que momento a cirurgia entra na conversa
A cirurgia passa a ser considerada quando a dor persiste, quando o joelho segue inchando, quando existe limitação funcional relevante ou quando o padrão da lesão sugere baixa chance de resposta satisfatória ao tratamento clínico.
Também entram nessa conta fatores como:
- Lesão condral mais profunda.
- Sintomas mecânicos frequentes.
- Falha do tratamento conservador.
- Associação com outras lesões intra-articulares.
- Piora progressiva da função.
As opções cirúrgicas variam conforme o caso. Existem técnicas de reparo, estimulação biológica e procedimentos restaurativos, cuja escolha depende do perfil do paciente e do tipo de defeito encontrado.
O que pode acontecer quando o quadro é ignorado
Quando o paciente insiste em manter impacto alto, adia a investigação ou tenta conviver por muito tempo com dor e derrame articular, o risco de piora aumenta.
A cartilagem lesionada não tem a mesma capacidade de regeneração observada em outros tecidos, o que exige atenção desde fases mais precoces.
Isso não quer dizer que toda fissura evoluirá para um quadro grave em pouco tempo, e sim que joelho sintomático não deve ser tratado com descuido.
A evolução depende do local da lesão, do padrão biomecânico, do peso do paciente, do nível de atividade e da presença de alterações associadas.
Quando procurar avaliação especializada
Alguns cenários pedem atenção mais rápida:
- Dor no joelho por várias semanas.
- Inchaço recorrente.
- Perda de força ou segurança para caminhar.
- Dor para subir escadas ou agachar.
- Travamento articular.
- Limitação para esporte ou trabalho.
- Laudo de imagem com lesão condral associado a sintomas.
Nessa fase, faz sentido passar por um ortopedista com foco em tratamento personalizado do joelho para avaliar seu caso, já que o diagnóstico correto depende de exame físico cuidadoso, leitura adequada da imagem e definição precisa da melhor linha de tratamento.
O que o paciente precisa entender sobre esse diagnóstico
A presença de fissura condral não significa, de forma automática, indicação de cirurgia. Também não deve ser minimizada quando o joelho apresenta dor persistente, inchaço e limitação funcional.
A melhor conduta nasce da combinação entre sintomas, exame físico, imagem e perfil do paciente.
Quando esse processo é bem feito, fica mais fácil controlar a dor, preservar a função e reduzir o risco de progressão do dano articular.
FAQs
1. Essa lesão sempre causa dor?
Não. Há casos em que o achado aparece no exame e o paciente tem pouca queixa. O peso clínico depende do local, da profundidade e do impacto funcional.
2. Todo mundo com esse diagnóstico precisa operar?
Não. Muitos pacientes melhoram com reabilitação, controle de carga e correção de fatores mecânicos.
3. Atividade física piora o quadro?
Depende da intensidade, do tipo de exercício e do estágio da lesão. Em vários casos, o treino precisa ser adaptado por um período.
4. O exame de ressonância basta para definir o tratamento?
Não. O exame ajuda muito, só que a decisão correta exige avaliação clínica completa.
5. Existe risco de desgaste progressivo no joelho?
Existe, principalmente quando a lesão é mais profunda, permanece sintomática e segue sem manejo adequado.