Artropatia Degenerativa Femorotibial: Entenda a Doença
Entenda o que é, as causas, sinais e como tratar a artropatia degenerativa femorotibial.
Receber no exame o laudo de artropatia degenerativa femorotibial assusta, mas descreve algo bem conhecido: desgaste da articulação do joelho, mais precisamente na área entre o fêmur e a tíbia.
Em muitos casos, corresponde a um quadro de artrose do joelho concentrado no compartimento medial, lateral ou em ambos.
Esse desgaste pode causar dor, rigidez, inchaço e perda de mobilidade. A boa notícia é que existe tratamento, e ele não começa pela cirurgia na maioria dos pacientes.
O que é artropatia degenerativa femorotibial
O joelho não funciona como uma peça única. Ele tem compartimentos diferentes, e o femorotibial é a região onde o fêmur encontra a tíbia.
Quando o laudo fala em degeneração nessa área, significa que a cartilagem que reveste essa articulação perdeu qualidade e espessura com o tempo.
Com menos cartilagem, o movimento deixa de ser tão suave. A articulação passa a sofrer mais atrito, pode formar osteófitos, ficar inflamada e dividir a carga de um jeito pior.
Em laudos, aparece como artropatia degenerativa femorotibial medial, lateral ou bilateral, dependendo do lado mais afetado.
Por que esse problema aparece
Esse quadro raramente surge por um único motivo. Na maior parte das vezes, ele resulta da soma entre envelhecimento, sobrecarga e histórico do joelho ao longo dos anos.
Alguns fatores aumentam bastante o risco:
- Idade mais avançada;
- Sobrepeso ou obesidade;
- Lesões antigas no menisco, ligamentos ou cartilagem;
- Fraturas e cirurgias prévias no joelho;
- Desalinhamento do membro, como joelho varo ou valgo;
- Trabalho ou esporte com impacto repetitivo;
- Histórico familiar de artrose.
Mulheres também podem ser mais afetadas, especialmente após a menopausa, mas não quer dizer que todo desgaste evoluirá rápido, porém, ajuda a explicar por que algumas pessoas desenvolvem sintomas antes de outras.
Quais sintomas podem aparecer
O sintoma mais comum é a dor. No começo, ela surge ao caminhar mais tempo, subir ou descer escadas, agachar, levantar da cadeira ou ficar muito tempo em pé.
Com a progressão do quadro, podem aparecer outros sinais:
- Rigidez ao acordar ou após ficar parado;
- Inchaço recorrente;
- Estalos ou sensação de areia dentro do joelho;
- Dificuldade para dobrar ou esticar totalmente a perna;
- Fraqueza muscular, sobretudo na coxa;
- Sensação de falseio;
- Mudança no alinhamento da perna, nos casos mais avançados.
Quando a dor passa a incomodar em repouso, durante a noite ou em tarefas simples do dia a dia, o quadro merece uma avaliação mais cuidadosa, pois esse é o ponto em que o impacto na qualidade de vida fica mais evidente.
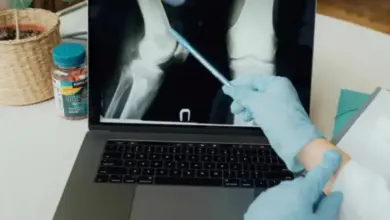
Como o diagnóstico é confirmado
O diagnóstico começa no consultório, não no exame. O médico avalia onde dói, quando dói, se existe derrame, perda de movimento, desvio do eixo da perna e dificuldade na marcha.
Na maioria das vezes, a radiografia é o primeiro exame para confirmar o desgaste e estimar sua gravidade.
A ressonância magnética pode entrar em casos selecionados, principalmente quando há dúvida diagnóstica, suspeita de lesão associada no menisco ou na cartilagem, ou necessidade de entender melhor por que o joelho está doendo.
Em algumas situações, também é importante afastar outras causas de dor, como artrites inflamatórias, infecção ou lesões agudas. Por isso, o laudo não fecha diagnóstico sozinho.
Tratamento: o que funciona
O tratamento da artropatia degenerativa femorotibial precisa ser individualizado.
Idade, intensidade da dor, grau do desgaste, peso corporal, alinhamento do joelho e rotina da pessoa mudam bastante a decisão.
O plano é montado em camadas, começando pelo que oferece mais ganho funcional com menos risco.
A base do tratamento conservador
Na maioria dos casos, o tratamento começa fora do centro cirúrgico. O objetivo é reduzir a dor, melhorar a função e desacelerar a piora do quadro.
As medidas mais adotadas são:
- Perda de peso, quando há excesso de carga sobre o joelho;
- Fortalecimento de quadríceps, glúteos e musculatura do quadril;
- Exercícios de amplitude para reduzir rigidez;
- Atividades de baixo impacto, como bicicleta, hidroginástica e caminhada bem dosada;
- Adaptação de esforço, evitando picos de sobrecarga;
- Uso de bengala, joelheira ou órtese em casos selecionados.
Exercício bem orientado ajuda mais do que repouso prolongado. Ficar parado por medo da dor, por outro lado, tende a enfraquecer a musculatura e piorar a estabilidade do joelho.
Remédios e infiltrações
Medicamentos podem ser prescritos para aliviar sintomas, especialmente nas fases de crise.
Analgésicos e anti-inflamatórios podem ser úteis por períodos curtos, desde que respeitem o perfil clínico de cada pessoa.
As infiltrações também podem ser consideradas em alguns cenários.
Corticoides intra-articulares podem ajudar no alívio de dor e inflamação por um período limitado, mas não resolvem a causa do desgaste.
Já outras infiltrações precisam ser discutidas com critério, porque nem todas são indicadas como uso rotineiro.
Quando a cirurgia entra em cena
Cirurgia não é a primeira resposta para todo laudo de desgaste, sendo considerada quando a dor persiste, a função cai bastante e o tratamento conservador bem conduzido deixa de trazer resultado suficiente.
As opções variam conforme o padrão do desgaste:
- Osteotomia, quando existe desgaste mais concentrado em um lado do joelho e desalinhamento do eixo da perna;
- Prótese parcial ou total, quando o comprometimento é mais avançado e o joelho já perdeu função de forma importante.
O que ajuda no dia a dia
Conviver melhor com esse problema depende de constância. Pequenas decisões diárias fazem diferença real na dor e na autonomia.
Alguns hábitos que costumam ajudar:
- Manter o peso dentro de uma faixa mais saudável.
- Trocar impacto frequente por exercício mais amigável ao joelho.
- Fortalecer a coxa com orientação adequada.
- Evitar longos períodos na mesma posição.
- Usar calçado estável e confortável.
- Respeitar crises de dor sem abandonar o movimento por completo.
Não existe fórmula mágica. O que funciona é um plano simples, repetido com regularidade e ajustado conforme a resposta do joelho.
Quando procurar o ortopedista sem adiar
Nem toda dor no joelho é urgente, mas alguns sinais pedem avaliação mais rápida.
Dor persistente por semanas, inchaço recorrente, perda de movimento e dificuldade para apoiar o peso já justificam uma consulta com ortopedista de joelho com expertise em artropatia degenerativa.
Procure atendimento sem adiar se houver:
- Joelho quente, muito inchado ou avermelhado;
- Febre associada à dor articular;
- Incapacidade súbita de apoiar a perna;
- Travamento importante do joelho;
- Piora rápida da deformidade;
- Dor forte na panturrilha junto com inchaço.
Esses sinais podem indicar algo além do desgaste degenerativo simples e merecem investigação mais cedo.
Perguntas frequentes
Artropatia degenerativa femorotibial é a mesma coisa que artrose no joelho?
Na maioria dos casos, sim. O termo indica desgaste na região onde o fêmur se articula com a tíbia, uma das áreas mais importantes do joelho. Esse desgaste pode afetar o lado interno, externo ou os dois lados da articulação.
Artropatia degenerativa tem cura?
O desgaste da cartilagem não pode ser revertido por completo. O tratamento busca controlar a dor, melhorar o movimento, fortalecer a musculatura e preservar a função do joelho pelo maior tempo possível.
Todo caso precisa de cirurgia?
Não. Muitos pacientes melhoram com tratamento conservador, como fortalecimento muscular, perda de peso quando necessário, atividade física bem orientada, controle da dor e adaptação da rotina. A cirurgia entra quando a dor e a limitação persistem mesmo após um tratamento bem conduzido.
Qual exercício ajuda nesse tipo de desgaste?
Exercícios de baixo impacto são melhor tolerados, como bicicleta, hidroginástica e caminhada dosada. O fortalecimento da coxa, dos glúteos e do quadril também ajuda a dar mais estabilidade ao joelho.
Quando devo procurar um ortopedista?
A avaliação deve ser marcada quando a dor dura semanas, o joelho incha com frequência, há perda de movimento ou dificuldade para apoiar o peso. Dor forte, joelho quente, febre, travamento ou piora rápida também exigem atenção mais rápida.