Desgaste no Joelho: O Que É, Sintomas e Tratamento
Descubra o que pode causar desgaste no joelho, sinais de alerta e como tratar para aliviar a dor.

Quando alguém fala em desgaste no joelho, quase sempre está se referindo à artrose, também chamada de osteoartrite.
No uso comum, o termo também pode aparecer para descrever um joelho com cartilagem sofrendo, dor ao esforço, rigidez e perda gradual de movimento.
Nem toda dor no joelho significa artrose.
Então, quando o desconforto se torna rotina, o joelho incha com frequência ou tarefas simples começam a incomodar, vale investigar cedo para evitar piora e preservar a função da articulação.
O que significa desgaste no joelho
O joelho é uma articulação que recebe carga o dia inteiro. Ele participa de movimentos básicos, como caminhar, agachar, levantar da cadeira e subir escadas.
Com o tempo, ou após sobrecargas e lesões, a articulação pode passar por mudanças.
A cartilagem perde qualidade, o osso logo abaixo dela pode reagir, a membrana articular pode inflamar e os músculos ao redor podem enfraquecer.
É esse conjunto que explica o quadro chamado de desgaste no joelho.
Desgaste no joelho é sempre artrose?
Na maior parte das vezes, sim, o termo popular aponta para artrose do joelho.
Porém, também pode ser usado para falar de desgaste da cartilagem atrás da patela, alterações degenerativas do menisco ou dor femoropatelar em fases mais crônicas.
Por isso, o mais importante não é o nome isolado. O que define o tratamento é entender qual estrutura está envolvida, qual é o grau de limitação e quanto isso está atrapalhando a vida da pessoa.
Principais causas e fatores de risco
O desgaste no joelho não tem uma causa única. Em muitos pacientes, ele aparece pela soma de idade, sobrecarga, histórico de lesão e características do próprio corpo.
Entre os fatores que mais pesam, destacam-se:
- Envelhecimento natural da articulação;
- Excesso de peso;
- Fraqueza muscular, especialmente de coxa e quadril;
- Lesões antigas de menisco, ligamentos ou cartilagem;
- Desalinhamentos do membro inferior;
- Trabalho ou esporte com impacto repetitivo;
- Histórico familiar.
Também vale lembrar que joelho parado demais não ajuda.
A articulação tende a funcionar melhor quando recebe movimento na medida certa, com carga ajustada e musculatura preparada para sustentar o esforço.
Sintomas mais comuns
Os sinais variam de pessoa para pessoa. No começo, algumas queixas aparecem só em certos movimentos. Com a progressão, os sintomas podem surgir até em atividades simples.
Os sintomas mais comuns são:
- Dor ao caminhar, subir ou descer escadas;
- Rigidez depois de ficar parado por um tempo;
- Inchaço recorrente;
- Sensação de atrito, crepitação ou estalos;
- Perda de mobilidade;
- Dificuldade para agachar, ajoelhar ou levantar;
- Sensação de fraqueza ou joelho “falhando”.
Sinais de alerta que pedem avaliação mais rápida
Alguns sintomas não combinam com uma dor mecânica simples e pedem atenção.
Procure avaliação sem adiar se houver:
- Inchaço importante;
- Calor local;
- Febre.
- Incapacidade de apoiar a perna;
- Deformidade após trauma;
- Travamento verdadeiro;
- Dor muito intensa com piora rápida.
Esses sinais podem apontar para infecção, fratura, lesão ligamentar, lesão meniscal travando a articulação ou inflamação importante.
Nesses casos, consultar um ortopedista especialista em joelho e focado em tratamento individualizado é o caminho para o tratamento correto.
Como é feito o diagnóstico
O diagnóstico começa pela consulta, não pela ressonância. A história do problema pode dizer muito: onde dói, quando piora, se houve trauma, se o joelho incha, trava, falha ou perdeu movimento.
Depois vem o exame físico. O ortopedista avalia alinhamento, mobilidade, força, sensibilidade, derrame articular e sinais que sugerem artrose ou outra causa associada.
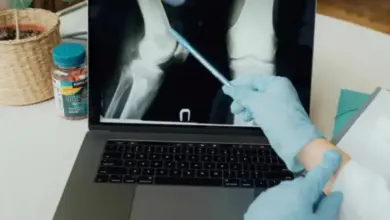
Quais exames podem ser pedidos
Quando há necessidade de exame complementar, a radiografia é o primeiro passo. Ela ajuda a ver estreitamento do espaço articular, osteófitos, desalinhamentos e outros sinais de artrose.
A ressonância magnética não é obrigatória para todos os pacientes, sendo solicitada quando há dúvida diagnóstica, suspeita de menisco, ligamentos, cartilagem, travamento ou quando o quadro não bate com o exame clínico.
Tratamento
O tratamento depende do grau da artrose, da idade, do nível de atividade, do peso corporal, do alinhamento do membro e do impacto na rotina.
O objetivo é a reduzir dor, melhorar função e manter autonomia.
Na prática, o melhor resultado vem da combinação de medidas, e não de uma solução isolada.
Tratamento conservador é o primeiro passo
Na maioria dos casos, o início do cuidado passa por tratamento conservador, que envolve:
- Fisioterapia com foco em força, controle de movimento e mobilidade;
- Exercícios de baixo impacto;
- Perda de peso, quando indicada;
- Adaptação temporária das atividades;
- Uso de medicamentos para dor, com orientação médica;
- Apoio com bengala ou órtese em casos selecionados.
Remédios e infiltrações
Medicamentos podem ser úteis para aliviar a dor e permitir que a pessoa volte a se movimentar melhor. Em muitos casos, pomadas ou anti-inflamatórios tópicos entram antes de medicações sistêmicas.
Anti-inflamatórios por via oral e outros analgésicos podem ser usados em fases de crise, desde que com avaliação médica, que é ainda mais importante em quem tem gastrite, doença renal, pressão alta, uso de anticoagulante ou outras condições associadas.
Em relação às infiltrações, elas não são todas iguais e não servem para todos os pacientes.
Corticoide intra-articular pode oferecer alívio de curto prazo em situações selecionadas. Já outras opções, como ácido hialurônico, devem ser discutidas com cautela, porque o benefício não é uniforme e não são a base do tratamento.
Quando a cirurgia entra em cena
Cirurgia não é a primeira resposta para a maioria dos pacientes. Ela é considerada quando:
- A dor e a limitação seguem altas mesmo após tratamento bem conduzido;
- Há deformidade, falha mecânica importante ou dano avançado.
Dependendo do caso, as opções podem incluir osteotomia ou prótese de joelho. A indicação precisa olhar sintomas, exame físico, imagem e expectativa funcional, e não apenas o resultado do raio X.
O que ajuda no dia a dia
Além do tratamento médico, alguns ajustes simples podem aliviar bastante a rotina. Eles não curam a artrose, mas ajudam a controlar a sobrecarga e a dor.
Veja algumas medidas práticas que fazem diferença:
- Alternar períodos em pé com pausas.
- Evitar aumentar volume de treino de uma vez.
- Usar calçado confortável e estável.
- Fazer gelo nas fases de dor e inchaço.
- Manter regularidade no fortalecimento.
- Respeitar sinais de piora sem cair no repouso absoluto.
Pequenos ajustes repetidos valem mais do que medidas intensas por poucos dias. No joelho, consistência ganha da pressa.
Dá para prevenir?
Nem todo caso pode ser evitado, porque idade, genética e lesões antigas também entram na conta. Mesmo assim, é possível reduzir o risco e retardar a piora com alguns cuidados.
Manter o peso em faixa saudável, tratar lesões do joelho com seriedade, fortalecer coxa e quadril, progredir treino de forma gradual e não ignorar dor persistente são atitudes que protegem a articulação ao longo do tempo.
Perguntas frequentes
Desgaste no joelho tem cura?
Quando o desgaste corresponde à artrose, o foco não é “curar” a cartilagem, e sim controlar dor, melhorar movimento e preservar função. Muita gente consegue viver bem por anos com exercício, fortalecimento, ajuste de peso e manejo adequado das crises. O mais importante é começar cedo e manter o tratamento com regularidade.
Todo desgaste no joelho acaba em cirurgia?
Não. A maior parte dos pacientes começa com tratamento conservador e pode melhorar bastante sem cirurgia. A operação entra em cena quando a dor continua alta, a limitação funcional é importante e as medidas clínicas não conseguem mais devolver qualidade de vida. A decisão depende do conjunto do caso, não de um exame isolado.
Quem tem desgaste no joelho deve parar de fazer atividade física?
Na maioria das vezes, não. O ideal é adaptar a atividade, não abolir movimento. Exercício bem orientado ajuda a reduzir dor, melhorar força, proteger a articulação e recuperar confiança para usar o joelho. O que pode piorar o quadro é tanto o excesso de impacto sem preparo quanto o sedentarismo prolongado.
Ressonância magnética é obrigatória para diagnosticar o desgaste?
Não. Em muitos casos, a consulta e a radiografia já orientam bem o diagnóstico. A ressonância fica reservada para situações em que existe dúvida, suspeita de lesões associadas ou sintomas que não combinam com uma artrose simples. Pedir exame demais nem sempre melhora a decisão clínica.